
Diabetes y ayuno
La diabetes es una enfermedad cada vez más frecuente en nuestra sociedad y este hecho es una situación lógica si tenemos en cuenta, nuestros hábitos de vida, especialmente el sedentarismo y nuestra manera de comer.
No podemos pretender que la “máquina” del cuerpo humano funcione bien si no la cuidamos y utilizamos correctamente. Con un coche que no sale del garaje, no le cambiamos nunca el aceite y le ponemos combustible de baja calidad no nos sorprendería que no funcionara bien, entonces porqué nos sorprendemos si engordamos, tenemos dolor por todo el cuerpo, no nos sentimos enérgicos, nuestro estado de ánimo es muy bajo o nuestra reactividad es muy exagerada en fin nos sentimos mal si no ponemos atención en el cuidado de nuestro cuerpo.

Como se ha podido leer ya en innumerables artículos y publicaciones científicas, la manera de comer en el primer mundo caracterizada por basar como fuente calórica principal alimentos con alta carga glicémica* (cereales refinados o no, lácteos más o menos industriales, dulces y alimentos ultra procesados), nuestro ritmo de vida acelerado que condiciona altos niveles de estrés y por lo tanto de hormonas del estrés** (cortisol, adrenalina,…) que también favorecen un aumento de los niveles de insulina en el cuerpo. Todo esto se ve potenciado por el sedentarismo predominante en nuestra sociedad, ya que manteniendo la musculatura inactiva no activamos uno de los mecanismos reguladores de los niveles de glucosa circulante.
* Carga glicémica: es un valor que relaciona la velocidad con la que un alimento hace aumentar los niveles de glucosa en sangre.
** Las hormonas del estrés hacen aumentar los niveles de glucosa en sangre a diferencia de la insulina que los hace disminuir. Por este motivo, en muchas dietas o en fases iniciales de un ayuno podemos sufrir sensación de nerviosismo sin causa aparente o externa cuando el organismo intenta aumentar los niveles de glucosa en sangre movilizando hormonas del estrés (como explicamos en nuestros retiros y en nuestro libro de MiAyuno)
¿Qué tiene que ver todo esto con la diabetes?
La consecuencia de nuestros hábitos en el primer mundo condiciona que los niveles de glucosa circulante son excesivos. Este hecho es fundamental ya que el exceso de glucosa en sangre (que define la Diabetes) exige a una glándula hormonal de nuestro cuerpo que se llama Páncreas que libere su hormona la insulina, para regular y mantener normales los niveles de glucosa.
Las hormonas del estrés hacen aumentar los niveles de glucosa en sangre a diferencia de la insulina que los hace disminuir
¿Qué sucede cuando hay un exceso de una hormona o cualquier otra señal química en el cuerpo?
Las células de nuestro cuerpo tienen un mecanismo por el cual cuando hay un exceso de una señal química en el espacio extracelular las células disminuyen su sensibilidad (receptibilidad) a este estímulo disminuyendo la cantidad de receptores de membrana para ese estímulo. Esto condiciona que cada vez sea necesario más estímulo para conseguir el mismo efecto.
En el caso que nos ocupa y en la gran mayoría de casos la secuencia es la siguiente:
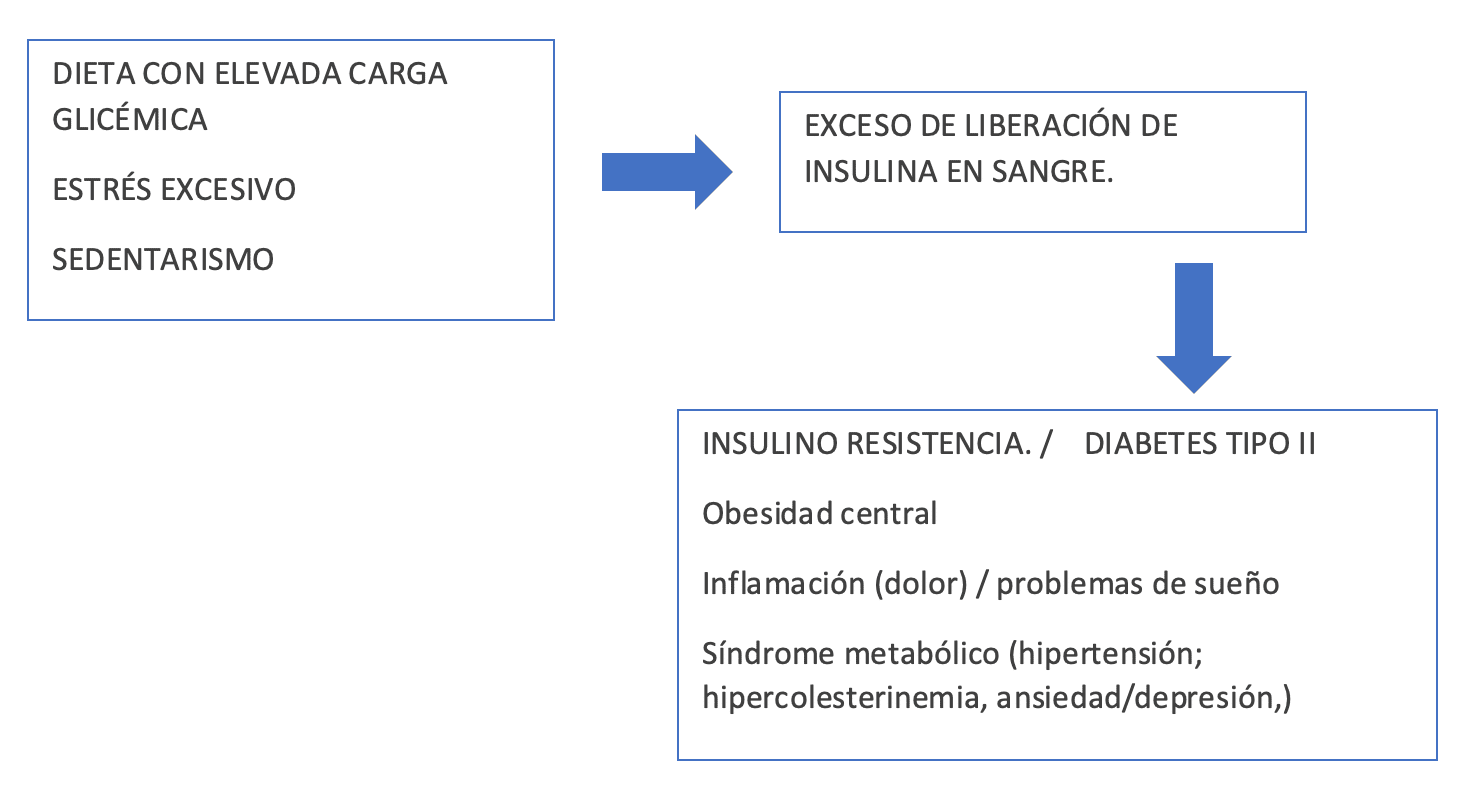
Si esta situación no cambia, cada vez la sensibilidad a la insulina es menor provocando un agotamiento del páncreas. Este agotamiento del páncreas se traduce en una incapacidad de regular eficientemente los niveles de glucosa en sangre en este momento aparece la Diabetes Tipo I (que es la situación en la que la persona debe iniciar a administrarse insulina exógena, inyección, para mantener estables los niveles de glucosa en sangre) con gran cantidad de complicaciones asociadas.
Lo que sucede a nivel metabólico es que como consecuencia de nuestros hábitos el organismo pierde su capacidad fisiológica de utilizar la grasa de reserva como fuente de energía y necesita un aporte cada vez más frecuente de nutrientes ricos en glucosa para mantenerse activo.
¿Cómo podemos entonces recuperar la fisiología?
Para revertir esta situación habrá que cambiar hábitos de alimentación y activarse físicamente.
Se trata de recuperar la capacidad de utilizar la grasa como fuente de energía, además de los carbohidratos, para ello se han definido diferentes estrategias nutricionales: ayuno intermitente, dieta cetogénica, dieta proteica, aunque nosotros defendemos como la estrategia más eficiente (relación resultado/tiempo) el ayuno prolongado de 6 a 21 días de duración + actividad física aeróbica que proponemos en nuestros retiros.

Lo que conseguiremos en casos de Insulino resistencia (Diabetes tipo II) es en este proceso de unos diez días preayuno-ayuno y post-ayuno, regular los mecanismos fisiológicos que permitirán de nuevo al organismo utilizar la grasa como fuente de energía. Además, practicar una actividad física (adaptada a las posibilidades de la persona) y diariamente potenciará mucho el resultado.
Mucha bibliografía científica demuestra como el ayuno ayuda a normalizar esta situación, aunque hay que definir que nos referimos a la diabetes tipo II o insulino resistencia y no a la Diabetes tipo I o insulinodependiente, en este segundo caso la situación ha ido más allá y en estos casos no aconsejamos un ayuno continuo sino que sería más recomendable alguna de las otras estrategias menos potentes que el ayuno y siempre bajo un estricto control médico.
Si quieres saber más sobre evidencias científicas del ayuno, lee nuestra página dedicada.

Espero haber ayudado a clarificar conceptos y no haber resultado muy pesado.

Y que no se te olvide:
👉Suscríbete a nuestra Newsletter👈
para recibir e-mails inspiradores que abren conciencia e invitan a la reflexión.






